Qu'est-ce que la dégénérescence maculaire liée à l'âge ?

DMLA, la dégénérescence maculaire liée à l’âge
La DMLA est la 1re cause de malvoyance après 50 ans dans les pays développés.
C’est une pathologie multifactorielle de la rétine correspondant à une dégénérescence progressive de la partie centrale de la rétine, appelée macula.
Elle peut apparaître dès 50 ans mais le plus souvent après 65 ans.
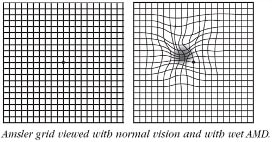
La maladie peut atteindre 1 seul œil ou les 2 yeux, les symptômes peuvent être les suivants : baisse de l’acuité visuelle (plus ou moins rapide), déformations des images (métamorphopsies, grille de AMSLER), impossibilité de lire un mot en entier (scotome). Cette maladie n’est en aucun cas douloureuse.
La DMLA est une pathologie très fréquente dans la population âgée, une prise en charge précoce permet de limiter la perte visuelle.
C’est pourquoi un contrôle ophtalmologique est vivement conseillé tous les 2 ans afin de pouvoir alerter les patients dès l’apparition de premières modifications au fond d’œil (drusen). Tout symptôme de DMLA (scotome central, métamorphopsies et baisse de la vision) devant faire consulter en urgence l’ophtalmologiste traitant !
Découvrir en vidéos :
Il existe 2 formes de DMLA :
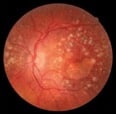
DMLA atrophique ou forme sèche
Il s’agit d’une atrophie des photorécepteurs et de l’épithélium pigmentaire (couches profondes de la rétine) conduisant à une atrophie plus ou moins localisée de la rétine. Forme d’évolution généralement lente et progressive.
Malheureusement aucune forme de traitement n’existe pour cette maladie, une surveillance rapprochée est recommandée, pouvant se compliquer vers une forme humide.
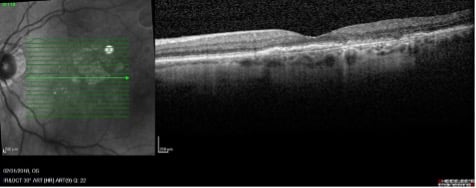
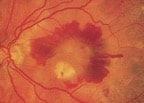
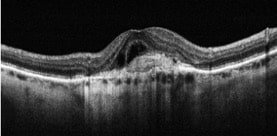
DMLA néovasculaire ou forme humide
Stade caractérisé par l’apparition de vaisseaux anormaux appelés néovaisseaux choroïdiens dans l’épaisseur ou sous la rétine.
Cette forme s’accompagne de la présence d’hémorragie au fond d’œil et /ou de la présence de fluide sous la rétine, d’œdème intrarétinien, responsable d’une baisse de l’acuité visuelle.
L’évolution de cette forme est très souvent rapide. La baisse de la vision peut être brutale.
La prise en charge doit être la plus précoce possible conditionnant le résultat fonctionnel.
Le traitement consiste en l’injection d’un médicament dans la cavité vitréenne (injection intravitréenne) permettant la résorption du néovaisseau et la réduction des effets secondaires de ces néovaisseaux, c’est-à-dire l’œdème, les hémorragies et le liquide sous-rétinien. Ce traitement permet de conserver et parfois même d’améliorer l’acuité visuelle.
Un suivi régulier est indispensable en plus du traitement, le taux de bilatéralisation de la maladie étant très élevé…
Rétinopathie diabétique
Le diabète représente une des 5 premières causes de cécité en Europe.
En France 2,7 millions de personnes sont concernées par le diabète, le type 2 (non insulino-dépendant) représentant 90% des patients diabétiques.
L’élément primordial pour surveiller le diabète est l’hémoglobine glyquée, aussi appelée hbA1c. Quand cette dernière dépasse les 7%, on peut présager de la mauvaise stabilité du diabète, et donc du risque de survenue de complications micro ou macrovasculaires au niveau de nombreux organes (cœur, reins, yeux, système nerveux…) .
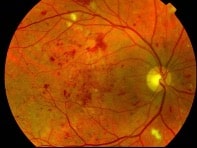
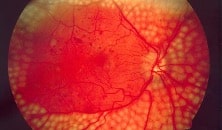
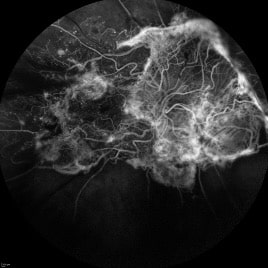
Pathologies vasculaires rétiniennes
Occlusion veineuse
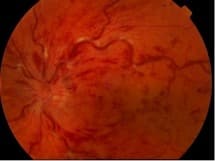
Il s’agit de l’affection rétinienne vasculaire la plus fréquente après la rétinopathie diabétique. Elle survient surtout chez le sujet âgé présentant des facteurs de risque cardio-vasculaires.
Elle se manifeste par une baisse de l’acuité visuelle, brutale plus ou moins profonde en fonction de la forme, mais moins sévère que dans l’occlusion artérielle. L’œil est toujours blanc et indolore.
La consultation ophtalmologique est une urgence relative.
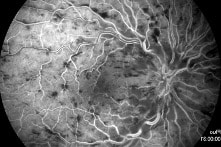
Le fond d’œil complété d’une angiographie à la fluorescéine permet de faire le diagnostic .
On visualise au FO un œdème papillaire, des hémorragies, des vaisseaux rétiniens tortueux et des nodules cotonneux.
La thrombose peut concerner la veine centrale ou bien une branche de la veine centrale. Dans ce cas le pronostic est plus favorable.
L’atteinte de l’acuité visuelle va dépendre de l’œdème maculaire secondaire à la stase veineuse mais aussi de l’importance de l’ischémie rétinienne.
Le traitement ophtalmologique repose essentiellement aujourd’hui sur la prise en charge de l’œdème maculaire (par des injections intravitréennes d’anti-vegf ou dexaméthasone) et sur le traitement des zones d’ischémie rétinienne (par du laser argon) visant à prévenir les complications néovasculaires ( glaucome néovasculaire, hémorragie du vitré…).
En parallèle un bilan étiologique s’impose à la recherche de facteurs de risque cardio-vasculaire (HTA+++), de troubles de la coagulation (déficit en protéine C, S …) et une hypertonie oculaire.
L’évolution est le plus souvent favorable (surtout depuis l’apparition des traitements en injection intravitréenne), elle est plus péjorative dans certaines formes très ischémiques.